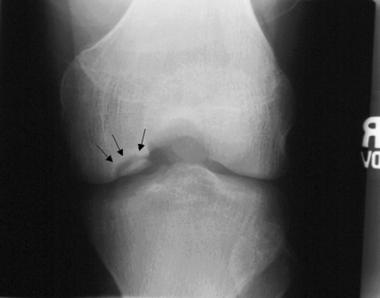
Frammento osteocondrale
Il primo sintomo dell'osteocondrite è un dolore dal lato della lesione che in genere diventa più intenso con il carico e l’attività fisica. Possono verificarsi anche gonfiori intermittenti al ginocchio (per infiammazione dell’articolazione o mobilizzazione del frammento osteocartilagineo) o persino dei blocchi articolari.
La posizione tipica delle osteocondriti al ginocchio è il terzo laterale del condilo femorale mediale (85%) e solitamente sono di dimensioni medio-grandi (da 1.5 cm a 4 cm di diametro). Meno frequenti sono le lesioni al condilo laterale (13%), alla troclea femorale (2%) e alla rotula (<1%).
Le osteocondriti del ginocchio si possono classificare in 4 stadi a seconda del grado di compromissione dell’osso subcondrale e, pertanto, del grado di instabilità del frammento osteocondrale.
Nell’adulto l'osteocondrite al ginocchio può presentarsi come lesione traumatica acuta o degenerativa. Le osteocondriti insorte con un trauma acuto sono associate nel 78% dei casi a una lesione acuta o cronica del legamento crociato anteriore o posteriore oppure del legamento patello-femorale mediale.
Nel caso di associazione osteocondrite + lesione del legamento crociato anteriore il versante più colpito è il condilo femorale laterale mentre nel caso del legamento crociato posteriore è il condilo femorale mediale.
Quando l’osteocondrite si associa ad una rottura del legamento patello-femorale mediale, la zona più spesso coinvolta è la faccetta mediale della rotula e la porzione laterale della troclea femorale.
Le osteocondriti degenerative, ad insorgenza più subdola, sono di solito associate ad alterazioni della meccanica articolare dovute a difetti di allineamento dell'arto, malallineamento femororotuleo o secondarie a lesioni dei menischi non trattate o asportazione dei menischi. Ovviamente la rapidità d’insorgenza di questo tipo di osteocondriti è legata all’entità del sovraccarico a cui l’articolazione è sottoposta.
Nell’adolescente l'osteocondrite al ginocchio è la patologia della cartilagine più frequente e deriva da una combinazione di traumi, alterazioni del microcircolo e altri fattori predisponenti. Viene solitamente definita osteocondrite dissecante o osteocondrosi.
L'osteocondrite dissecante (detta anche osteocondrosi) è una necrosi asettica dell'osso subcondrale con coinvolgimento della cartilagine sovrastante, si verifica principalmente durante l'infanzia e l'adolescenza ed è potenzialmente reversibile. Il ginocchio e la caviglia sono le articolazioni più spesso interessate.
La causa finale dell’osteocondrite dissecante non è chiara: si presume che la causa sia un afflusso spontaneo di sangue insufficiente a un'area circoscritta di osso subcondrale, ma è stata anche descritta una connessione tra microtraumi ripetuti che provocherebbero microfratture e perdita di integrità ossea.
La prevalenza dell'osteocondrite dissecante di ginocchio è di 9 su 100.000 bambini (6-11 anni) e di 22 su 100.000 adolescenti (12-19 anni). Gli uomini sono più spesso colpiti in un rapporto di 3 a 1 e nel 25% dei casi sono coinvolte entrambe le ginocchia. L'incidenza dell’osteocondrite dissecante è aumentata rispetto al passato, soprattutto a causa della crescente partecipazione allo sport agonistico e dei crescenti carichi di allenamento dei bambini in giovane età.
Per scegliere il trattamento più adatto a curare un'osteocondrite è necessario innanzitutto tener presente il grado della lesione osteocondrale, unitamente a:
Solo la considerazione di tutti questi parametri, insieme all’età e al tipo di attività sportiva e lavorativa praticata, potrà orientarci sulla scelta del trattamento.
Il trattamento iniziale è comunque sempre conservativo o “minimamente invasivo” con il ricorso all’intervento chirurgico solo in un secondo momento.
Uniche indicazioni per un intervento chirurgico immediato possono essere le lesioni osteocondrali acute traumatiche di grandi dimensioni, oppure lesioni distaccate come corpi mobili causa di blocco dell’articolazione.
Il trattamento conservativo iniziale si basa solitamente sulla terapia infiltrativa: infiltrazioni con acido ialuronico, PRP o cellule mesenchimali. La restrizione da attività faticose e da sport che comportano movimenti di rotazione, salti o impatti ripetuti si è dimostrata un approccio favorevole; tuttavia si sconsigliano immobilizzazione e periodi di riposo assoluto prolungati. I risultati di un trattamento conservativo per osteocondrite al ginocchio sono molto variabili e poco prevedibili.
Esiste un trattamento chirurgico “minimamente invasivo” per pazienti selezionati che possiamo ancora considerare incruento dal momento che non aggredisce direttamente la lesione. Consiste in un’artroscopia per rimuovere il frammento osteocondrale instabile causa di versamenti e blocchi articolari ricorrenti. Nel caso di edema osseo (che solitamente si associa alle osteocondriti), può essere trattato anch’esso per ridurre il dolore: di solito si eseguono microperforazioni sulla zona della lesione, associate all’introduzione intraossea di fattori di crescita o cellule mesenchimali. I risultati clinici sono buoni in termini di riduzione del dolore anche se molto variabili.
Questo tipo di trattamento viene utilizzato per lo più in atleti che puntano a terminare la stagione prima di sottoporsi al trattamento chirurgico definitivo e che non rispondono a una terapia conservativa.
Qualora i trattamenti conservativi o minimamente invasivi non si rivelassero efficaci, sarà necessario ricorrere all'intervento chirurgico, che potrà essere di tipo riparativo, sostitutivo o rigenerativo
Gli interventi riparativi consistono nella fissazione dei frammenti osteocondrale, oppure nella stimolazione dell’osso subcondrale.
La fissazione del frammento è riservata solamente ai casi di osteocondrite dissecante giovanile o lesione osteocondrale acuto traumatica dove il frammento sia vitale e sintetizzabile.
Le tecniche di stimolazione subcondrale consistono in una perforazione dell’osso sottostante la lesione osteocondrale attraverso micro o nanofratture, stimolando così la formazione di una sorta di fibrocartilagine riparativa. Questo trattamento è riservato a lesioni cartilaginee di piccole dimensioni dal momento che tanto più l’estensione supera 1.5 cm di diametro, quanto più i risultati peggiorano. Il ritorno allo sport a seguito di un trattamento di stimolazione è mediamente rapido rispetto ad altre tecniche (4-6 mesi) e la maggior parte dei soggetti riesce a tornare a competere allo stesso livello sportivo pre-lesione. In alcuni pazienti sottoposti a questa tecnica però i buoni risultati iniziali possono peggiorare con il tempo.
Gli interventi sostitutivi si basano sulla rimozione del tessuto danneggiato e sulla sua sostituzione con “tessere” di tessuto, la cosiddetta mosaicoplastica. Viene riservato a lesioni più estese o quando l’osso subcondrale sia stato interessato dalla patologia. Molto difficile la sua esecuzione a livello rotuleo per via della particolare forma della superfice cartilaginea.
Nei pazienti giovani si cerca sempre di eseguire il trattamento per via artroscopica, ma in alcuni tipi di lesione questo può risultare impossibile. In questo caso sarà necessario un trattamento attraverso una piccola incisione di 3-5 cm circa.
Le “tessere” di tessuto sano che vanno ad essere impiantate nel sito malato di osteocondrite possono essere prese dal paziente stesso in alcune aree del ginocchio dove la cartilagine è sottoposta ad un carico inferiore, ma anche da donatore cadavere.
Il trattamento con la mosaicoplastica, quando possibile, è ancora considerato il gold standard per il trattamento di lesioni osteocondrali nei giovani atleti, dal momento che si è dimostrata la tecnica con il più alto successo in termini di ritorno allo sport (93% in caso di tessuto autologo e 88% in caso di tessuto omologo fresco) nonché è la metodologia che permette la riabilitazione più rapida (in media 6 mesi se si utilizza tessuto autologo).
Inoltre diversi studi hanno dimostrato che con la mosaicoplastica i risultati si mantengono stabili anche dopo tempi medio-lunghi.
Gli interventi rigenerativi consistono in una serie di trattamenti che hanno come obiettivo la rigenerazione di un tessuto quanto più simile alla cartilagine del ginocchio. Alcune si basano sul trapianto di condrociti coltivati ed espansi in laboratorio a partire da una biopsia cartilaginea eseguita sul paziente, poi impiantati a livello della lesione insieme a scaffold biocompatibili. Altre ricorrono all’utilizzo di scaffold o supporti biologici che inducono la formazione di nuova cartilagine o nuovo osso coadiuvati da fattori di crescita o cellule mesenchimali iniettate localmente. Anche le tecniche rigenerative sono indicate in lesioni più estese e profonde.
La percentuale di atleti che però può ritornare all’attività sportiva utilizzando queste tecniche è inferiore rispetto alla mosaicoplastica (82% in media) ed il ritorno allo sport avviene in media a 9 mesi dall’intervento.
Il dottor Matteo Fosco esegue interventi di tipo riparativo, mosaicoplastiche e interventi ricostruttivi per osteocondrite in centri d'eccellenza a Mantova, Verona, Cremona, Chieti e Pescara.

